Ghép gan do ung thư biểu mô tế bào gan
17/06/2024 07:00
Ung thư biểu mô tế bào gan (UTBMTBG) là tổn thương ác tính thường gặp nhất tại gan, đứng hàng thứ 2 trong các nguyên nhân gây tử vong do ung thư trên thế giới và đa phần xuất hiện trên nền gan bệnh lý mạn tính (viêm gan B, C, rượu…) hoặc ở bệnh nhân béo phì, đái tháo đường.
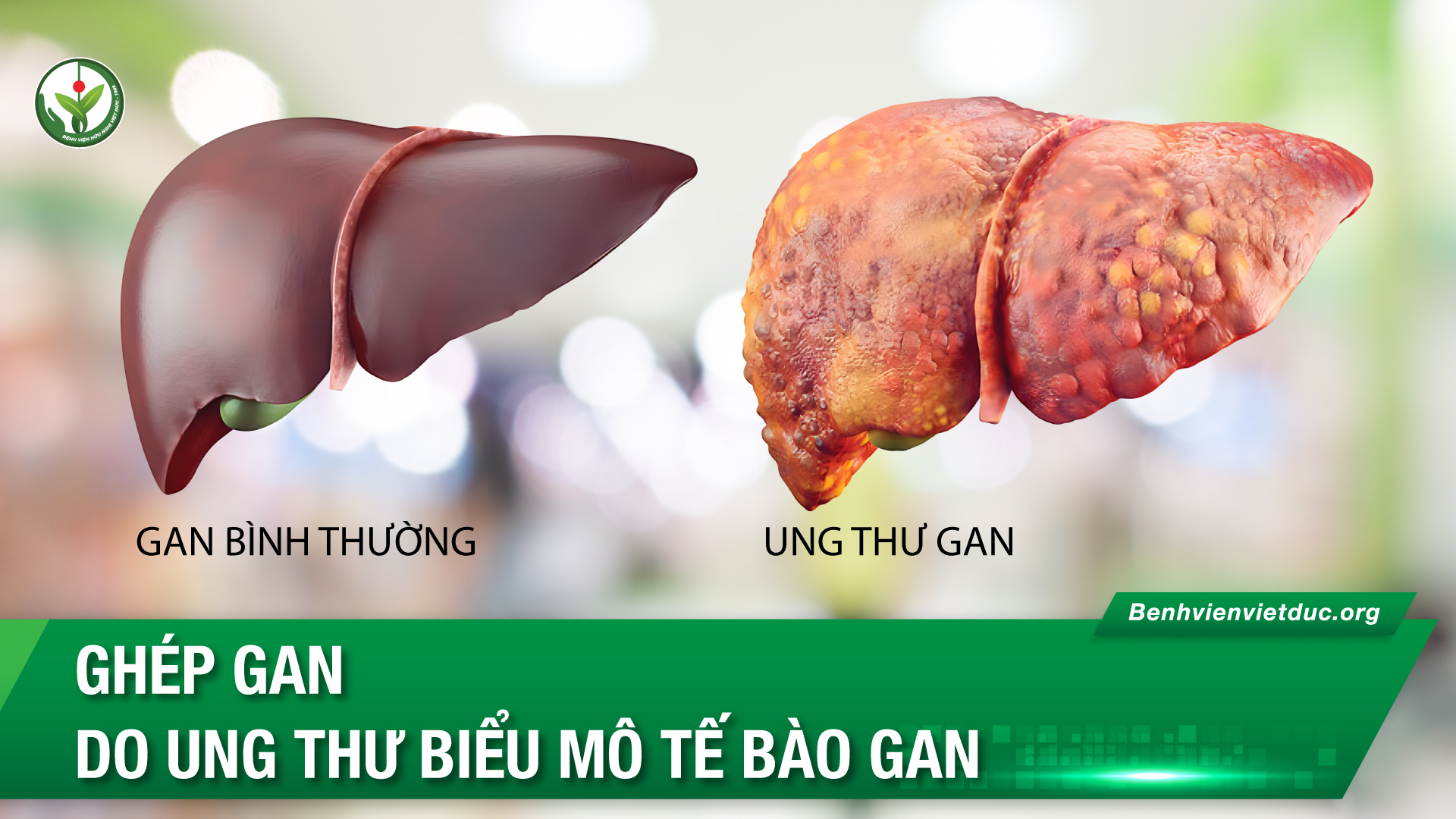
Ở nước ta, UTBMTBG là loại ung thư thường gặp nhất và là nguyên nhân hàng đầu gây tử vong liên quan đến ung thư tại Việt Nam theo ước tính của Tổ chức Ghi nhận Ung thư toàn cầu (GLOBOCAN) năm 2018. Tỉ lệ mắc mới hiệu chuẩn theo tuổi là 14 và 3,7/100.000 dân ở nam và nữ.
UTBMTBG thường không có biểu hiện đặc hiệu. Một số triệu chứng lâm sàng có thể gặp ở bệnh nhân UTBMTBG như:
– Đau ở phần thượng vị và hạ sườn phải
– Đầy hơi, chướng bụng, chán ăn
– Hội chứng cận u: mệt mỏi, gầy sút cân
– Gan to, có thể sờ thấy khối u
– Hội chứng tăng áp lực TM cửa: Lách to, tuần hoàn bàng hệ, cổ trướng
– Hội chứng suy tế bào gan: vàng da, hội chứng não gan…
Do tiên lượng của UTBMTBG ở giai đoạn tiến triển kém, việc chẩn đoán và phát hiện sớm là yếu tố quan trọng để nâng cao kết quả điều trị. Các xét nghiệm chất chỉ điểm khối u và chẩn đoán hình ảnh đóng vai trò chính trong việc chẩn đoán, đưa ra quyết định điều trị và tiên lượng.
– Chất chỉ điểm khối u: Dựa trên các chỉ số như AFP, PIVKA-II. AFP là chất được sinh ra từ khối u hoặc thể hiện tình trạng tế bào gan tái tạo trong khi PIVKA-II đánh giá sự thiếu hụt vitamin K khi có u. Chúng có độ nhạy và độ đặc hiệu cao trong ung thư gan (60-90%).
– Chẩn đoán hình ảnh: Siêu âm là phương pháp đầu tay để phát hiện u gan. Độ nhạy của siêu âm là 60%, tuy nhiên khả năng chẩn đoán xác định, phân biệt bản chất u còn thấp. CT và MRI được coi là các biện pháp có khả năng phát hiện tốt nhất, kể cả với các khối u ở giai đoạn sớm với hình ảnh điển hình là khối u ngấm thuốc mạnh ở thì động mạch và thải thuốc nhanh ở thì tĩnh mạch (CT) hoặc đồng/tăng tín hiệu thì T1 và T2. Độ đặc hiệu của 2 phương pháp này có thể lên đến 95%.
– Sinh thiết gan: Thông thường, chất chỉ điểm u và CT/MRI giúp xác định chính xác đa số các trường hợp UTBMTBG. Tuy nhiên, với u nhỏ không điển hình, cần điều trị giảm nhẹ hoặc chưa rõ ràng, sinh thiết có thể được chỉ định để tìm bản chất khối u.
Phương pháp điều trị: Một số biện pháp dự phòng là tiêm phòng vaccine viêm gan B, hạn chế sử dụng rượu bia, kiểm soát béo phì và đái tháo đường. Hiện nay điều trị UTBMTBG là điều trị đa mô thức, trong đó bao gồm các phương pháp điều trị triệt căn như cắt gan, ghép gan, đốt sóng cao tần,… và một số phương pháp điều trị bổ trợ khác. Trong đó, tỉ lệ sống thêm sau 5 năm ở các bệnh nhân còn chỉ định phẫu thuật là 50-60%. Tuy nhiên, biện pháp có thể điều trị triệt căn ung thư và bệnh lí gan nền là phẫu thuật ghép gan. Với bệnh nhân có chỉ định ghép gan hoặc chờ giảm giai đoạn trước ghép, các biện pháp khác có thể sử dụng phối hợp trong thời gian chờ ghép.
Ghép gan là một trong những phương pháp điều trị mới, một thành tựu to lớn của y học trong thế kỉ 20, 21. Hai nguồn ghép gan chính là ghép gan từ người cho chết não và từ người hiến sống với một số điểm khác biệt. Với ghép gan từ người cho chết não, người nhận sẽ được ghép toàn bộ mảnh gan và thời gian phục hồi sẽ nhanh hơn, tuy nhiên số lượng ca chết não còn hạn chế vì vậy thời gian chờ để được ghép tạng sẽ lâu hơn. Còn đối với ghép gan từ người hiến sống, người bệnh có thể được tiến hành nhanh hơn, tuy nhiên chỉ được nhận một phần gan (gan phải, gan trái, thùy gan trái…) chứ không phải toàn bộ mảnh gan.
Ưu điểm của ghép gan là loại bỏ được gan bệnh có bệnh lý nền, loại bỏ được khối u, cải thiện chất lượng cuộc sống của người bệnh. Có nhiều tiêu chuẩn ghép gan trên thế giới, trong đó 2 tiêu chuẩn phổ biến nhất là tiêu chuẩn Milan (một u < 5cm hoặc < 3 u kích thước < 3cm) và tiêu chuẩn UCSF (một u < 6,5cm hoặc 2-3 u kích thước < 4,5cm và tổng đường kính 3 khối không quá 8cm). Tiên lượng sống thêm sau 5 năm ở các tiêu chuẩn này là 70-85%.
Tại Việt Nam, ghép gan vẫn là một kĩ thuật phức tạp, khó khăn trong lực chọn tạng ghép, vì vậy phẫu thuật này chỉ được thực hiện ở những trung tâm ngoại khoa lớn. Số ca ghép gan cũng tăng dần theo từng năm. Tính đến hết năm 2022, có tổng 440 ca ghép gan đã được thực hiện tại Việt Nam, trong đó có 341 ca ghép gan từ người cho sống và 99 ca ghép từ người cho chết não.
Tại Bệnh viện Hữu nghị Việt Đức, ghép gan đã được triển khai từ năm 2007, được coi là một trong những mũi nhọn của bệnh viện. Thành tựu về ghép gan của Bệnh viện Hữu nghị Việt Đức đã được các tác giả quốc tế ghi nhận. Nghiên cứu của Trung tâm ghép tạng – Bệnh viện Hữu nghị Việt Đức đã được đăng tải trên tạp chí của Hội Phẫu thuật gan mật tụy Hàn Quốc (xem thêm tại Outcomes of liver transplantation for hepatocellular carcinoma: Experiences from a Vietnamese center (ahbps.org)). Theo đó, tỉ lệ sống thêm toàn bộ và tỉ lệ sống thêm không bệnh của các bệnh nhân đã được ghép gan do UTBMTBG sau 5 năm là 80%, cao hơn nhiều so với phương pháp triệt căn được công nhận hiện nay là phẫu thuật (60%).
PGS.TS Nguyễn Quang Nghĩa – Giám đốc Trung tâm Ghép tạng, Bệnh viện Hữu nghị Việt Đức
Bệnh viện Hữu nghị Việt Đức là địa chỉ thăm khám, phòng ngừa và điều trị các bệnh lý về Ga, Ghép tạng uy tín hàng đầu. Để tìm hiểu thêm về thông tin bệnh lý và nhu cầu chăm sóc sức khỏe vui lòng liên hệ:
|
BỆNH VIỆN HỮU NGHỊ VIỆT ĐỨC |