Bác sỹ Bệnh viện Việt Đức: Lưu ý sống còn khi sơ cứu nạn nhân bị tai nạn, điều đơn giản nhưng quyết định tính mạng và khả năng phục hồi của người bệnh
02/11/2018 09:45
Khi bị ngã cao, tai nạn, nguy cơ gãy xương nghiêm trọng của bệnh nhân rất cao. Nếu chưa nắm rõ được tình hình mà bế xốc nạn nhân lên xe, lên cáng thì cũng như vô tình bồi thêm cho bệnh nhân một nhát “búa tạ” sau tai nạn.
Thạc sĩ, bác sĩ Trần Quốc Khánh, bệnh viện Hữu nghị Việt Đức là một người rất tâm huyết với bệnh nhân, với công việc cứu người của mình. Là phẫu thuật viên tại một trong những trung tâm ngoại khoa lớn nhất cả nước, bác sĩ Khánh thường xuyên nhận được rất nhiều cuộc gọi, tin nhắn để hỏi bệnh và xin tư vấn. Anh chia sẻ trên trang cá nhân rằng, hiện nay công việc “tư vấn online” cũng sôi động và bận bịu không kém gì công việc hàng ngày ở bệnh viện, phòng khám của anh.
Điều đó khiến anh rất vui mừng vì nhận được sự tin tưởng của bệnh nhân. Tuy nhiên, công việc của một bác sĩ rất bận rộn, anh vẫn còn những sơ xuất khi chưa thể tư vấn, hồi âm hết mọi câu hỏi của bệnh nhân. Bác sĩ Khánh chỉ có thể khẳng định rằng sẽ làm việc hết sức mình để hỗ trợ bệnh nhân mà thôi.
Bác sĩ Trần Quốc Khánh.
Một trong những việc đó là bác sĩ Khánh thường xuyên tổng hợp những thắc mắc chung nhất của bệnh nhân để chia sẻ trên trang cá nhân, giúp càng nhiều người có được kiến thức cơ bản về sức khỏe, y tế để chăm sóc cho bản thân, gia đình càng tốt.
Dưới đây là chia sẻ của bác sĩ Trần Quốc Khánh về những lưu ý khi sơ cứu các nạn nhân bị tai nạn trước khi vận chuyển tới trung tâm y tế. Đây là những điều rất thiết thực, bởi việc sơ cứu ban đầu góp phần lớn vào việc đảm bảo tính mạng, khả năng phục hồi của các nạn nhân sau tai nạn:
1. Nhiều bệnh nhân sau tai nạn xuất hiện đau đầu nhưng khi vào cấp cứu tại các trung tâm y tế lại chưa được chỉ định chụp cắt lớp vi tính sọ não ngay, một số bệnh nhân còn chia sẻ rằng chỉ khi bệnh nhân mê đi hoặc nôn ói nhiều hoặc kích thích giãy giụa mới được cho đi chụp.
Thực sự đây là một vấn đề. Về nguyên tắc sau tai nạn nếu kêu đau đầu thì tốt nhất bệnh nhân cần được chụp cắt lớp vi tính sọ não hoặc cộng hưởng từ sọ não, vì không ai đảm bảo chắc rằng trong hộp sọ của bệnh nhân có tổn thương hay không. Thà rằng chụp về không phát hiện gì rồi chúng ta theo dõi. Như vậy sẽ an toàn hơn rất nhiều cho bệnh nhân và cả người thầy thuốc.
Chỉ trẻ em, phụ nữ có thai… thì chúng ta mới rất cân nhắc chỉ định cắt lớp, tuy nhiên việc này cũng cần được tham khảo kỹ với người bác sĩ trực tiếp thăm khám cho bệnh nhân. Trong trường hợp sợ độc hại do tia X, chúng ta có thể đề xuất lựa chọn chụp cộng hưởng từ cho sọ não cho bệnh nhân, anh chị nhé!
2. Cháu bé 5 tuổi bị gãy xương đòn, bệnh viện một huyện đề nghị mổ cho cháu. Người nhà gửi phim và bác sĩ có hỏi thêm thì được biết, cháu không gãy xương hở và sự di lệch rất ít. Với những trường hợp như vậy, chỉ định điều trị bảo tồn và đeo đai bất động là gần như tuyệt đối, chỉ vài ba tuần xương cháu sẽ liền lại.
Với xương đòn, vấn đề chúng ta cần quan tâm chính đó là có gãy xương hở hay không? Có gây tổn thương màng phổi và tràn máu tràn khí màng phổi dẫn đến khó thở hay không? Có gây tổn thương dây thần kinh gây yếu liệt tay hay không? Đó mới là vấn đề ưu tiên cấp cứu. Còn lại, hơn 80% các trường hợp gãy xương đòn kín nên đeo đai số 8 và điều trị bảo tồn, kể cả ở người lớn và trẻ em, kể cả gãy xương có sự di lệch, vì xương luôn được bao bọc trong một túi màng nên sự liền xương rất tốt. Nếu chúng ta quan tâm đến thẩm mỹ và muốn liền nhanh thì có thể lựa chọn giải pháp phẫu thuật.
3. Rất nhiều bệnh nhân gãy xương sườn cũng vậy, có người nhà gọi điện báo bác sĩ rằng bệnh nhân gãy tận 2, 3, thậm chí 4, 5 xương sườn. Vậy có phải mổ gì không? Với gãy xương sườn, chúng ta quan tâm chính đó là có tràn máu và khí ở màng phổi hay không? Nếu có tràn máu, tràn khí và gây khó thở thì chỉ định dẫn lưu màng phổi cấp cứu là bắt buộc. Hoặc gãy xương sườn gây nên tình trạng suy hô hấp do cả mảng xương sườn “di động” thì cũng cần được xử lý cấp cứu ngay.
Còn hầu hết các trường hợp gãy xương sườn gây đau rất nhiều hoặc thi thoảng gây khó thở, đau nhói buốt khi ho mà không tràn máu, tràn khí ở phổi thì chỉ cần dùng giảm đau tốt và nằm nghỉ ngơi một thời gian sẽ ổn. Anh chị lưu ý, gãy xương sườn làm bệnh nhân rất đau trong một thời gian tương đối dài (có thể cả tháng) nên chúng ta cần uống giảm đau mạnh và cũng đừng quá lo lắng.
4. Nhiều bệnh nhân gãy xương, đặc biệt khu vực quanh khớp gối và cẳng chân được mổ xử lý ở tuyến dưới và chuyển lên bệnh viện Việt Đức, tuy nhiên khi lên đến nơi thì phải cắt cụt chân. Câu chuyện này gặp tương đối nhiều và thực sự là một điều đáng tiếc.
Vì sao lại như vậy? Khi gãy xương chi dưới đặc biệt vùng quanh gối và cẳng chân sẽ có nguy cơ cao gây tổn thương mạch máu kèm theo, nếu các bác sĩ chưa có nhiều kinh nghiệm thăm khám, đánh giá và xử lý, chỉ tập trung xử lý xương cho bệnh nhân mà bỏ quên mạch máu thì nguy cơ thiếu máu hoại tử dẫn đến cắt cụt chân là rất cao.
Vậy nên anh chị cần lưu ý, với gãy tay chân, bắt mạch ở cổ tay và ở mu bàn chân thường xuyên trước và sau phẫu thuật là rất quan trọng. Khi nghi ngờ tổn thương mạch máu, anh chị cần tham khảo các chuyên gia hoặc chuyển lên tuyến trên càng sớm càng tốt nhé! Mọi sự chậm trễ sẽ thường trả giá bằng một… khúc chi.
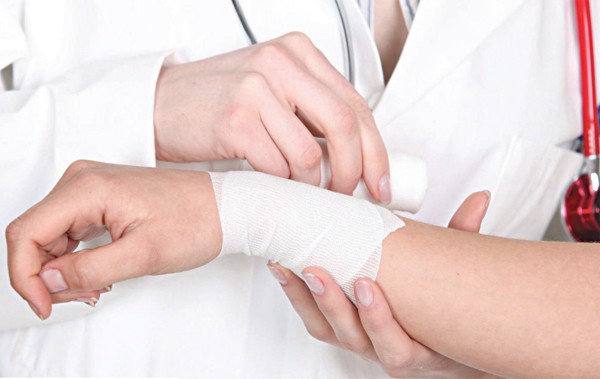
5. Khi chúng ta gặp những vết thương gây chảy máu ở tay chân ồ ạt, nhiều người hoảng hốt lựa chọn giải pháp ga-rô trên vị trí tổn thương, vậy là máu hết đường chảy. Tuy nhiên đó lại là một lựa chọn có thể nói là sai lầm.
Mọi người lưu ý, hơn 90% các vết thương dù lớn bé ở chân tay, chúng ta chỉ cần băng ép tốt lên chỗ vết thương, máu sẽ cầm. Hoặc ít nhất là máu không chảy quá nhiều và ảnh hưởng đến tính mạng.
Chúng ta có thể lấy bông băng gạc (nếu có) hoặc vải sạch để băng ép vào vị trí vết thương rồi “buộc ép” bên ngoài, như vậy máu sẽ cầm. Ga-rô tay chân là giải pháp bất đắc dĩ, tránh tối đa việc áp dụng và nếu chúng ta có làm thì cần kiểm soát thời gian ga-rô, tối đa 6 tiếng chúng ta phải nới lỏng để lưu thông máu được tái lập, nếu không chi thể của bệnh nhân sẽ bị hoại tử và đối diện nguy cơ cắt cụt.
6. Với trẻ em, nếu cháu kêu đau vùng bẹn bìu thì anh chị hết sức lưu ý. Có thể cháu bị thoát vị nghẹt hoặc bị xoắn tinh hoàn. Việc đưa cháu đến viện để các bác sĩ thăm khám và siêu âm, siêu âm mạch máu hai bìu là rất cần thiết và cần làm sớm. Nếu để muộn, ruột của trẻ có thể bị hoại tử, tinh hoàn của trẻ có thể bị cắt bỏ vì thiếu máu do xoắn. Anh chị lưu ý nhé!
7. Viêm ruột thừa là một trong những cấp cứu ngoại khoa thường gặp nhất, và ai cũng có thể bị bất cứ lúc nào. Với trẻ em có thể trẻ sẽ có sốt rất cao, với các cụ già có thể không sốt hoặc sốt nhẹ.
Vậy nên khi ai đó kêu đau bụng, không nhất thiết là vùng hố chậu bên phải thì viêm ruột thừa là một tổn thương chúng ta cần ưu tiên nghĩ đến. Tìm đến bác sĩ chuyên khoa tiêu hóa có kinh nghiệm, siêu âm vùng bụng kỹ và xét nghiệm máu cần được làm sớm, anh chị nhé!
Mới cách đây 3 ngày, bác sĩ gặp bà cụ bị viêm ruột thừa, trải qua vài bệnh viện không loại trừ được và cho điều trị kháng sinh dẫn đến tình trạng quá muộn, ruột thừa vỡ gây viêm phúc mạc toàn thể và sốc nhiễm trùng nặng. Hiện bà vẫn còn chưa qua cơn nguy kịch sau ca mổ.
8. Nhiều bệnh nhân bị ngã cao, mọi người thấy vậy chạy lại rồi bế thốc lên taxi hoặc chạy đến trung tâm y tế ngay. Anh chị có biết, khi ngã cao, nguy cơ bệnh nhân bị gãy cột sống cổ-ngực-lưng cao gấp 10 lần, và nếu điều đó xảy ra thì hành động bồng bế bệnh nhân của anh chị đã vô tình “bồi” thêm cho bệnh nhân một nhát “búa tạ” sau tai nạn.
Những lúc như vậy, vì chưa thể loại trừ được tổn thương cột sống nên anh chị cần tìm một tấm cáng, ván rồi 3-4 người đồng thanh phối hợp nhịp nhàng bế và chuyển bệnh nhân lên đó, lấy dây cố định chặt cả người-đầu vào miếng ván, lúc đó mới vận chuyển bệnh nhân đến trung tâm y tế.
9. Nhiều bệnh nhân sau tai nạn bị dập não, máu tụ nhỏ trong não, vỡ gan-lách, dập thận, vỡ xương chậu… sau khi thăm khám các bác sĩ chỉ định điều trị bảo tồn không mổ. Người nhà thường hoảng hốt phàn nàn rằng cả tuần chỉ thấy nhân viên y tế và bác sĩ cho thuốc giảm đau cùng với mấy chai dịch, xét nghiệm và hỏi han, không làm thêm gì nhiều.
Thực tế, cơ bản với những tổn thương đó thì việc “nằm yên” đã là điều trị rồi. Nhân viên y tế chỉ tập trung theo dõi sát diễn biến của tình trạng bệnh và điều chỉnh các thông số máu, oxy sao cho tốt nhất có thể mà thôi. Nằm nghỉ theo thời gian chính là điều trị trong những trường hợp này.
10. Đã bao lâu rồi anh chị chưa tẩy giun sán? Đừng giải thích với bác sĩ là mình ăn uống sạch nhé! Với tính chất khí hậu nhiệt đới và thói quen vệ sinh ăn uống như đất nước ta, không ai đảm bảo anh chị không bị nhiễm giun-sán.
Không đâu xa, một người anh của bác sĩ là chủ doanh nghiệp lớn vừa bị nhiễm sán rất nặng và phải điều trị một đợt rất dài ở viện lâm sàng nhiệt đới quốc gia. Hãy tạo thói quen tẩy giun 6 tháng/ 1 lần, anh chị nhé! Thuốc tẩy giun bây giờ rất an toàn và không gây mệt mỏi nhiều, anh chị yên tâm.
Đây là những vấn đề các bạn có thể gặp thường xuyên trên thực tế. Những chia sẻ tâm huyết của bác sĩ Khánh thực sự hữu ích và hỗ trợ rất nhiều người trong các tình huống cấp cứu tai nạn, góp phần làm giảm những tình huống đáng tiếc xảy ra khi cấp cứu bệnh nhân. Tất cả những điều này đều vì một mục tiêu: “Không ai bị bệnh để mỗi gia đình được yên ấm và an vui”, bác sĩ Khánh nhấn mạnh.
Theo PV Minh An/Tri thức trẻ